
आवरण
भारतीय अस्पताल जाने नेपालीहरूसँगै बाहिरिँदै छ बर्सेनि ठूलो रकम

काठमाडौँको ओम अस्पतालमा इन्डोस्कोपी इन्चार्ज रहेकी राममाया घलेका श्रीमान् धनबहादुर गुरुङ (५१)को कलेजोमा पाँच महिनाअघि समस्या देखियो। उनले श्रीमान्लाई आफू कार्यरत अस्पतालमै ७ भदौमा भर्ना गरेर तीन महिना उपचार गराइन्। तर, सुधार हुनुको साटो समस्या बल्झिँदै गयो।
धनबहादुरको शरीरभरि पानी जमेर तौल दोब्बर भएको थियो। राममाया सम्झन्छिन्, “शरीरबाट ३६ लिटर पानी निकालिएको थियो। हामीले त आस मारिसकेका थियौँ।”
नेपालमा उपचार सम्भव नदेखेर ओम अस्पतालका डा. राहुल पाठकले दिल्ली लैजान सुझाव दिए। नेपालमा रहँदा उपचारमा १६ लाख रुपैयाँ सकिइसकेको थियो। भारतमा प्रभावकारी उपचार हुने सुनेकी उनी श्रीमान्लाई लिएर २६ कात्तिकमा नयाँ दिल्लीको म्याक्स अस्पताल गइन्। त्यहाँ धनबहादुरको कलेजोको सफल प्रत्यारोपण गरियो।
जटिल रोगको निदान र उपचारका लागि जानेहरूको लर्कोले भारत नेपालीहरूको आकर्षण बनिरहेको देखाउँछ। तर, यस्तो ‘आकर्षण’ भित्र ‘बाध्यता’ लुकेको देखिन्छ।
दिल्लीमा श्रीमान्को उपचारमा ७२ लाख रुपैयाँ खर्च भए पनि राम्रो उपचार पाएकामा राममाया खुसी छिन्। “यति धेरै रकम खर्च भए पनि श्रीमान्को जीवन बच्यो,” उनी भन्छिन्।
उनको अनुभवमा नेपालमा बिक्री हुने कतिपय औषधिको गुणस्तरमा ठूलो समस्या छ। नेपालमा रहँदा श्रीमान्लाई दिएको पिसाब खुलाउने औषधि (ल्याक्सिस फ्युरोसेमाइड)ले काम गरेको थिएन। तर, दिल्लीमा त्यही नामको औषधि किनेर चलाउँदा तुरुन्तै काम गर्यो। स्वास्थ्य सेवामा २३ वर्ष बिताएकी उनी भन्छिन्, “नेपालमा डाक्टरले सिफारिस गरेका सबै औषधि पाइँदैन, पाइएका पनि गुणस्तरीय हुँदैनन्, निको हुनुको साटो रोग बल्झँदै जान्छ।”
कञ्चनपुर, महेन्द्रनगरका सुरेश धामीलाई खाना खाँदा असहज हुने गरेपछि उपचारका लागि गत असोजमा काठमाडौँ आएर काठमाडौँ मेडिकल कलेज (केएमसी)मा भर्ना भए। बायोप्सी गर्दा प्यान्क्रियाजमा क्यान्सर भएको पुष्टि भयो।
दुई महिना अस्पताल बसेर शल्यक्रिया भएपछि पनि उनी ढुक्क हुन सकेनन्। उपचारमा ११ लाख रुपैयाँ खर्च भइसकेको थियो। केमोथेरापीका लागि लामो लाइन बस्नुपर्ने, सीमित उपकरण हुँदा पालो पर्खनुपर्ने भएपछि उनले बाँकी उपचारका लागि भारत जाने निर्णय गरे। दिल्लीको राजीव गान्धी क्यान्सर अस्पताल पुगे।
त्यहाँ दुई महिना उपचारका लागि बस्दा २१ लाख रुपैयाँ खर्च भयो। “खर्च भए पनि रोग निको हुने चरणमा छ, त्यसैले चिन्ता लिएको छैन,” उनी भन्छन्। फलोअपका लागि पनि हरेक १५ दिनमा भारत नै जाने गरेको उनी सुनाउँछन्।
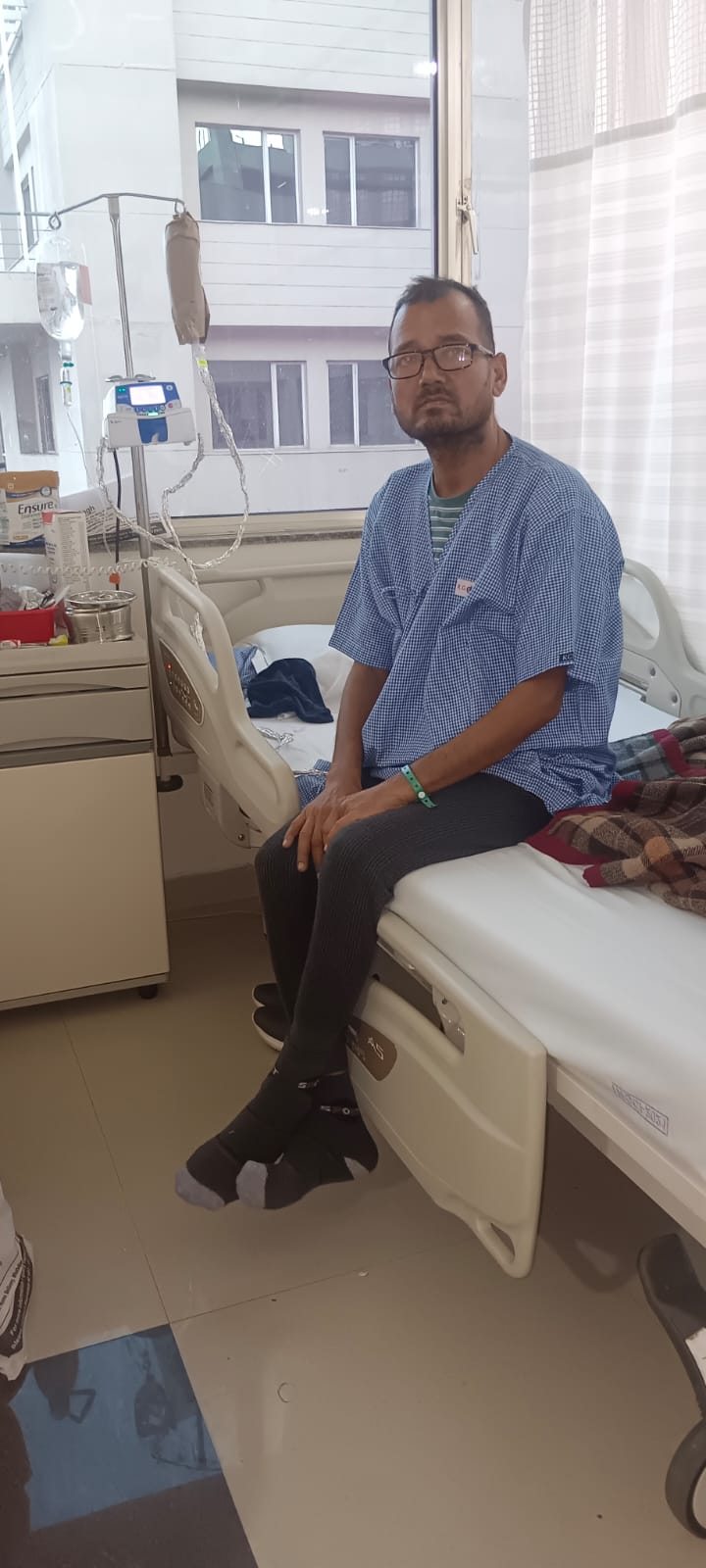
भारतमा उपचाररत नेपाली नागरिक सुरेश धामी
राममाया र सुरेश त उदाहरण मात्र हुन्, क्यान्सर तथा कलेजो, मुटु, न्युरो र मिर्गौलासम्बन्धी जटिल रोगको उपचारका लागि बर्सेनि हजारौँ नेपाली भारतको दिल्लीलगायत सहर पुग्ने गरेका छन्। भरपर्दो उपचारको खोजीमा नेपालीहरूले पछिल्ला वर्षहरूमा भारतलाई गन्तव्य बनाइरहँदा बर्सेनि अर्बौं रुपैयाँ बाहिरिइरहेको मात्र छैन, यो प्रवृत्तिले देशभित्रको स्वास्थ्य सेवाको चित्र र चरित्र पनि उजागर गरिरहेको छ।
किन पुग्छन् भारत?
जटिल स्वास्थ्य समस्याको उपचार यसै पनि खर्चिलो हुन्छ। त्यसमा पनि भारत पुगेर लामो समय बसेर उपचार गराउनुपर्दा आतेजाते, बस्नेखाने र उपचारको खर्च जोड्दा ठूलै रकम हुन आउँछ। तर, प्रशस्त पैसा भएकाहरू मात्रै होइन, मध्यम र निम्न-मध्यमवर्गीय नेपालीहरू पनि ओखतीमुलो गराउन दिल्लीका अपोलो, एम्स, मेदान्त, म्याक्स, राजीव गान्धी क्यान्सर अस्पताल तथा अन्य सहरका अस्पताल जाने क्रम बढेको छ।
जटिल रोगको निदान र उपचारका लागि जानेहरूको लर्कोले भारत नेपालीहरूको आकर्षण बनिरहेको देखाउँछ। तर, यस्तो ‘आकर्षण’ भित्र ‘बाध्यता’ लुकेको देखिन्छ।
स्वास्थ्य समस्या लिएर भारत जानेहरूले रोगको निदान र गुणस्तरीय तथा भरपर्दो उपचारका लागि जाने गरेको बताउने गरेका छन्। अर्थात्, नेपालमा यिनै कुरामा ढुक्क नभएका कारण उनीहरू सीमापारि पुग्ने गरेका हुन्। यसले देशभित्रको स्वास्थ्य सेवामा नागरिकको विश्वास र भरोसा नभएको देखाउँछ। बिरामीको विश्वास जित्न नसकेको कुरा चिकित्सकहरू नै स्विकार्छन्।
काठमाडौँ, मीनभवनस्थित निजामती कर्मचारी अस्पतालका क्यान्सर रोग विशेषज्ञ डा. सुवास पण्डितका अनुसार नेपालीहरूमा देशभित्रका अस्पतालहरूमा क्यान्सरको सही पहिचान र उपचार हुँदैन भन्ने बुझाइ छ, जुन गहिरो गरी गढेको छ। “जसका कारण देशभित्र पहिलेको तुलनामा सेवा र प्रविधि थपिए पनि बिरामीको विश्वास जित्न सकिएको छैन,” उनी भन्छन्।
अर्कातिर, क्यान्सरको उपचार लामो र खर्चिलो हुन्छ। धेरै बिरामी नेपालमा उपचार गरेर निको नभए भारत नै जानुपर्छ भन्ने सोचेर सुरुमै उतै जाने गरेको डा. पण्डित बताउँछन्। भारतमा उपचार गराएर आएपछि फलोअपका लागि पनि बिरामीहरू उतै जाने गरेका छन्। “फलोअप नेपालमै गर्न सकिन्छ भन्ने जानकारी धेरै बिरामीहरूलाई छैन, नेपालकै अस्पतालमा फलोअप गर्ने हो भने बिरामीको ठूलो रकम बचत हुन सक्छ,” उनी भन्छन्।
भारतका कतिपय ठूला अस्पतालहरूले नेपालमा सम्पर्क कार्यालय नै खोलेका छन्। एजेन्टहरूले ती अस्पतालको विज्ञापन गरेर उपचार सेवा लिन प्रोत्साहित गर्ने गरेकाले पनि भारतीय अस्पतालमा नेपाली बिरामीको ओइरो लाग्ने गरेको डा. पण्डित बताउँछन्।
भारतसँग सीमा जोडिएका सहरहरू महेन्द्रनगर, धनगढी, नेपालगन्ज, बुटवल, जनकपुर र विराटनगरका अस्पतालहरूमा आईसीयू, भेन्टिलेटर, सिटी स्क्यानलगायत उपकरणको अभाव छ।
नेपालमा किष्टलगायत अस्पतालमा दिल्लीको अपोलो र म्याक्स अस्पतालका चिकित्सकहरू आएर कलेजो प्रत्यारोपण गर्ने गरेका छन्। यसले पनि नेपालीहरू भारतीय अस्पताल जाने क्रम खासै घटाउन सकेको छैन। यसको कारणमा राममाया शल्यक्रियापछिको ‘फलोअप’ लाई देखाउँछिन्। भन्छिन्, “भारतीय डाक्टरहरू यहाँका अस्पतालमा शल्यक्रिया सकेर तुरुन्तै भारत फर्किने भएकाले पछि केही जटिलता आए कुन डाक्टरलाई देखाउने भन्ने अन्योल हुन्छ। भारतमै उपचार गराउँदा शल्यक्रिया गर्ने डाक्टरहरूसँग नियमित सम्पर्कमा रहन पाइने हुँदा ढुक्क हुन्छ।”
दिल्लीका कहलिएका अस्पतालहरूमा नेपालीहरूको चाप कस्तो हुन्छ भन्नेबारे राजीव गान्धी क्यान्सर अस्पताल पुगेका कञ्चनपुरका सुरेशको अनुभवले झलक दिन्छ। उनका अनुसार दिल्लीका अस्पतालमा २० बेडमध्ये सरदर पाँच बेडमा नेपाली हुन्छन्। “नेपालमा उपचार गराउँदा रोग निको हुनेमा ढुक्क हुँदैन, त्यसैले नेपालीहरू महँगो उपचार भए पनि भारत जाने गर्छन्,” उनी भन्छन्।

भारतस्थित राजीव गान्धी क्यान्सर अस्पताल
उनको अनुभवमा सुदूरपश्चिम क्षेत्रका बासिन्दालाई काठमाडौँभन्दा नयाँ दिल्ली नजिक पर्ने भएकाले पनि उपचारका लागि पारि जानै सजिलो र सस्तो पर्छ। “महेन्द्रनगरबाट स्थलमार्ग भएर ६ घण्टामै दिल्ली पुगिन्छ, तर काठमाडौँ आउन १७ घण्टा लाग्छ,” उनी भन्छन्, “दिल्ली जान रिजर्भ गाडीको एकतर्फी भाडा ६ हजार रुपैयाँ छ, तर धनगढी-काठमाडौँको एकतर्फी हवाई भाडा प्रतिव्यक्ति नै १२ हजार रुपैयाँ पर्छ।”
क्यान्सर, मुटु, न्युरो र मिर्गौलाको समस्या भएका बिरामीहरू एकातिर स्वेच्छाले र अर्कातिर नेपालका अस्पतालमा उपचार सम्भव नभएपछि चिकित्सककै सिफारिसमा भारत जाने गरेका छन्। सस्तो, राम्रो र छिटो उपचार पाउन नेपालीहरू भारत जाने प्रवृत्ति बढ्नुले ‘चिकित्सा पर्यटन’ को प्रभाव देखाउँछ। मधेस, सुदूरपश्चिम, कर्णाली र लुम्बिनी प्रदेशका सीमावर्ती क्षेत्रका नेपालीहरूको रोजाइ भारतीय अस्पताल हुने गरेको छ।
भारतसँग सीमा जोडिएका सहरहरू महेन्द्रनगर, धनगढी, नेपालगन्ज, बुटवल, जनकपुर र विराटनगरका अस्पतालहरूमा आईसीयू, भेन्टिलेटर, सिटी स्क्यानलगायत उपकरणको अभाव छ। गम्भीर प्रकृतिका बिरामी आउनासाथ त्यहाँका चिकित्सकहरूले उपचार सम्भव नभएको भन्दै भारत रेफर गरिदिने गरेको बिरामीका आफन्त बताउँछन्।
डा. केशव बस्याल र ललिता कौडिण्य बस्यालले सन् २०२० मा प्रकाशन गरेको अध्ययनमा नेपालीहरू उपचारका लागि भारत जानुमा नेपाली चिकित्सक र अस्पतालप्रतिको अविश्वास तथा प्रविधि अभावलाई प्रमुख कारण औँल्याइएको छ। मदन भण्डारी मेमोरियल कलेजको जर्नल श्वेत शार्दूल (भोलम १७, अंक १, सन् २०२०)मा प्रकाशित उक्त अनुसन्धान लेख ‘नेपाली पेसेन्ट ट्रिटमेन्ट इन इन्डिया : मोटिभेसन एन्ड एक्सपिरेन्स’ मा भारतका अस्पतालमा उच्च प्रविधि र विशेषज्ञ चिकित्सकहरूको उपलब्धता नै बिरामी तान्ने प्रमुख कडी रहेको उल्लेख छ।
उक्त अनुसन्धानमा खुला सिमाना, बस, रेल र हवाई माध्यमबाट सजिलै पुग्न सकिने भएकाले पनि उपचारका लागि भारत सहज विकल्प बनेको भनिएको छ। ‘नेपालको कमजोर स्वास्थ्य प्रणाली, केन्द्रीकृत स्वास्थ्य सुविधा र विशेषज्ञ सेवाको अभावका कारण धेरै नेपाली बाध्य भएर भारतीय अस्पताल जाने गरेका छन्,’ अध्ययनमा उल्लेख छ।
त्यस्तै, द ल्यान्सेट अन्कोलोजी जर्नलमा प्रकाशित ‘क्यान्सर केयर एन्ड रिसर्च इन इन्डिया : ह्वाट डज इट मिन टु नेपाल’ शीर्षकको शोधपत्रअनुसार क्यान्सरको औषधोपचारका लागि नेपालीहरू भारतको भर पर्ने गरेका छन्। खासगरी पेट स्क्यान र ‘हाइब्रिडाइजेसन’ परीक्षणका लागि बिरामी वा उनीहरूबाट संकलित नमुना भारत पठाइन्छ। पाठेघरको मुखको क्यान्सर परीक्षणका लागि एसिटिक एसिडमार्फत गरिने भिजुअल इन्स्पेक्सन नेपालमा पनि उपलब्ध छ, यद्यपि कतिपय नेपाली यसका लागि भारत नै पुग्ने गरेको विशाल ज्ञवाली, विशेष शर्मा पौडेल, तोमोया सिमोकाता र युइची एन्डोले गरेको उक्त अध्ययनमा उल्लेख छ।
भारतका विभिन्न सहरमा रोजगारीका लागि गएका नेपालीहरू ठूलो संख्यामा छन्। नेपालबाट बिरामीहरू तिनै आफन्तको आडमा गएर उपचार गराउन सहज मान्ने गरेका छन्। श्वेत शार्दूल जर्नलमा प्रकाशित बस्यालद्वयको अनुसन्धान लेखका अनुसार उपचारका लागि भारत जाने नेपालीहरूलाई त्यहाँ काम गरिरहेका आफन्तजनले अस्पताल र बासको चाँजो मिलाउन सघाउँछन्। त्यसैले मध्यम र निम्न–मध्यम वर्गका नेपालीहरूलाई समेत उपचारका लागि भारत सहज गन्तव्य बनिरहेको छ।
सन् २०२० मा गरिएको उक्त अध्ययनअनुसार भारतीय अस्पतालहरूमा हार्ट बाइपासको उपचार शुल्क १४ लाख ८६ हजार रुपैयाँ, एन्जियोप्लास्टीको आठ लाख २३ हजार, मुटुको भल्भ प्रतिस्थापनको १३ लाख ७१ हजार, डेन्टल इम्प्लान्टको एक लाख ३० र ब्रेस्ट इम्प्लान्टको चार लाख ३३ हजार रुपैयाँ थियो। यो शुल्कमा अहिले समयअनुसार थपघट भएको हुन सक्छ।
स्वास्थ्योपचारका लागि भारत जाने गरेका धीरेन्द्र सिनाल उता छिटो र प्रभावकारी उपचार पाइने बताउँछन्। “नेपालमा चाहिँ परीक्षण गर्दागर्दै समय र पैसा दुवै सकिन्छ, रोग पहिचान हुनै मुस्किल पर्छ,” उनको अनुभव छ। नेपालको फितलो स्वास्थ्य प्रणाली, प्रविधिको अभाव, दक्ष जनशक्तिको विदेश पलायनका कारण बर्सेनि हजारौँ नेपाली भारतीय अस्पताल पुग्ने गरेको उनको भनाइ छ।
भारत गएर उपचार गराउँदा समग्रमा खर्चिलो भए पनि कतिपय परीक्षण नेपालको तुलनामा सस्तो पर्छ। जस्तै, क्यान्सर परीक्षणका लागि गरिने पेट स्क्यानको नेपालमा ७० हजार रुपैयाँ लाग्छ। यही सेवा भारतमा २० हजार भारतीय रुपैयाँ (करिब ३२ हजार रुपैयाँ)मै पाइन्छ। निजामती कर्मचारी अस्पतालका क्यान्सर रोग विशेषज्ञ डा. पण्डितका अनुसार क्यान्सरजस्ता जटिल रोगको पहिचानका लागि चाहिने पेट स्क्यान मेसिनलगायत उपकरण नेपालमा थोरै छन्। उक्त मेसिनमा प्रयोग गरिने औषधि छिटै नष्ट हुने भएकाले नेपालमा यसको शुल्क बढी पर्ने उनको भनाइ छ।
जनस्वास्थ्यविद् डा. शरद वन्त नेपालीहरू उपचारका लागि भारतसहितका अन्य देश जानुपर्ने बाध्यता अन्त्य गर्न र उपचारमा बाहिरिने रकम नियन्त्रण गर्न मुलुकभित्रको स्वास्थ्य सेवा सुधार्नुपर्ने सुझाव दिन्छन्। दक्ष जनशक्तिलाई स्वदेशमै टिकाउने, औषधिको गुणस्तर सुनिश्चित गर्ने र शल्यक्रियापछिको सेवा भरपर्दो बनाउन सके मात्र नेपालीहरूले देशभित्रै ढुक्कसाथ उपचार गराउने अवस्था बन्ने बताउँछन्। “अझै पनि स्वास्थ्य सेवा सुधार्न ढिलो गरियो भने नेपाली अस्पतालहरूका बेड खाली हुनेछन्,” उनी भन्छन्।
क्यान्सरका बिरामी : महिनाकै १० लाख खर्च
भारतमा अत्याधुनिक र गुणस्तरीय उपचार सेवा उपलब्ध भएकाले शल्यक्रिया, बोन म्यारो ट्रान्सप्लान्ट, जोर्नी प्रत्यारोपण, रोबोटिक सर्जरीजस्ता उपचारका लागि धेरै देशका बिरामी जाने गरेका छन्। नेपाली चिकित्सकहरूका अनुसार नेपालीहरू जटिल र सामान्य दुवै प्रकारका रोगको उपचारका लागि भारत जाने गरेका छन्।
नेपाली बिरामीहरू ठूलो संख्यामा भारत गइरहे पनि सरकारसँग यसको यकिन तथ्यांक छैन। नेपाल राष्ट्र बैंकका सूचना अधिकारी सुमन नेपालका अनुसार भारतमा उपचारका लागि मात्र नभएर मानिसहरू घुम्न पनि जाने हुनाले बिरामीको संख्या निकाल्न सजिलो छैन।
भारतमा स्वास्थ्योपचार गराउन जाने नेपालीहरूको अभ्यासबारे अध्ययन गरेका डा. केशव बस्याल पनि भारतसँग खुला सिमाना भएको र मानिसहरू आवागमनको रेकर्ड राख्ने प्रणाली नहुँदा कति बिरामी उपचारका लागि गए, कति खर्च गरे भनेर छुट्याउन गाह्रो भएको बताउँछन्।
दिल्लीको म्याक्स अस्पतालका फोकल पर्सन कविन श्रेष्ठ नेपालबाट दिल्लीमा मात्रै दैनिक ६०० नेपाली उपचारका लागि जाने गरेका बताउँछन्।
नेपालबाट बढीजसो क्यान्सरका रोगीहरू भारत जाने गरेका छन्। नेपाल सरकारले क्यान्सरका बिरामी उपचारका लागि भारत जाँदा राष्ट्रिय ध्वजावाहक नेपाल वायुसेवा निगमको जहाजमा सहुलियतको व्यवस्था गरेको छ। क्यान्सरपीडित सोसाइटीको सिफारिसमा निगमले बिरामीलाई टिकटमा छुट दिने गरेको छ। निगमका अनुसार क्यान्सरपीडितले पहिलो चरणमा नि:शुल्क उडानको सुविधा पाउँछन् भने दोस्रो चरणमा टिकटको शुल्कमा ५० र त्यसपछि २५ प्रतिशत छुट दिइन्छ।
नेपाल राष्ट्र बैंकको तथ्यांकअनुसार सन् २००८ मा नेपालबाट स्वास्थ्योपचारमा १८.९३ मिलियन डलर (हालको विनिमय दरअनुसार औसत प्रतिवर्ष करिब दुई अर्ब ५१ करोड ७० लाख ९० हजार रुपैयाँ) बाहिरिएको उल्लेख छ।
असार-असोज २०८२ सम्मको तथ्यांकअनुसार निगमको विमानबाट क्यान्सरको उपचारका लागि दिल्ली जाने बिरामीको संख्या ३९३ छ। यो संख्यालाई आधार मान्दा उपचारमा जानेको संख्या मासिक सरदर ९८ जना देखिन आउँछ। दिल्लीको राजीव गान्धी क्यान्सर अस्पतालमा प्यान्क्रियाजको उपचार गराएका सुरेश धामीले दुई महिनामा २१ लाख रुपैयाँ खर्च गरेका छन्। यो रकमलाई आधार बनाउने हो भने भारत जाने क्यान्सरका बिरामीले महिनामा साढे १० लाख रुपैयाँ हाराहारी खर्च गर्ने देखिन्छ। यस आधारमा क्यान्सरका बिरामी दुई महिना बसेर उपचार गराएको मान्दा हवाई मार्ग प्रयोग गरेर गएका ३९३ जनाले औसतमा आठ करोड २५ लाख ३० हजार रुपैयाँ खर्च गरेको अनुमानित आँकडा निस्किन्छ।
यो रकम निगमको विमानमा छुट सुविधा लिएर गएका क्यान्सरका बिरामीहरूको खर्च मात्र हो। अन्य रोगको उपचार गराउन जाने बिरामीले सुरुआती चरणमा र शल्यक्रिया/प्रत्यारोपणपछि ‘फलोअप’ मा जाँदा गर्ने खर्च पनि जोड्ने हो भने भारतमा नेपालीहरूले उपचारमा खर्चिरहेको रकम यसभन्दा कैयौँ गुणा बढी हुन आउँछ।
क्यान्सर रोग विशेषज्ञ डा. पण्डित भारतमा उपचार गर्न जानेलाई सरकारले जहाजमा सहुलियत दिने तर देशभित्रकै अन्य ठाउँमा जाँदा छुट नदिने नीतिले नेपाली बिरामीलाई विदेश जान प्रोत्साहन गरेको टिप्पणी गर्छन्।
भारतको वाणिज्य एवम् उद्योग मन्त्रालयअन्तर्गतको वाणिज्यिक जानकारी एवम् सांख्यिकी महानिर्देशनालय (डीजीसीआईएस)ले सन् २०१५-१६ मा गरेको सर्वेक्षणअनुसार करिब ११ हजार ३९९ नेपालीले भारतको स्वास्थ्य सेवा उपयोग गरेका थिए। यो तथ्यांक एक दशक पुरानो भएकाले पछिल्लो समय उपचारका लागि भारत गइरहेका नेपालीको संख्याको प्रतिनिधित्व गर्दैन। उक्त सर्वेक्षणले त्यस बखत भारतमा उपचार गराउन जाँदा नेपालीहरूले गरेको कुल खर्च पनि उल्लेख गरेको छैन।
सन् २०११ मा साउथ एसिया सेन्टर फर पोलिसी स्टडिजले गरेको ‘लिबरलाइजिङ हेल्थ सर्भिसेज अन्डर द सार्क एग्रिमेन्ट अन ट्रेड इन सर्भिसेज : इम्प्लिकेसन्स फर साउन एसियन कन्ट्रिज’ शीर्षकको अध्ययन प्रतिवेदनमा नेपाल राष्ट्र बैंकको तथ्यांकअनुसार सन् २००८ मा नेपालबाट स्वास्थ्योपचारमा १८.९३ मिलियन डलर (हालको विनिमय दरअनुसार औसत प्रतिवर्ष करिब दुई अर्ब ५१ करोड ७० लाख ९० हजार रुपैयाँ) बाहिरिएको उल्लेख छ। नेपाल-भारत सीमावर्ती क्षेत्रमा हुने स्वास्थ्य सेवाका अधिकांश कारोबार आधिकारिक लगतमा नसमेटिएकाले यो तथ्यांक अत्यन्तै कम आकलन गरिएको अध्ययनमा भनिएको छ।
रोग निदान हुनै धेरै समय भौँतारिनुपर्ने, परीक्षणमै लाखौँ रुपैयाँ सकिने समस्यादेखि आजित नागरिकहरू गुणस्तरीय उपचारको विकल्प खोज्दै ऋणपान गरेर भए पनि छिमेकी मुलुक पुग्ने गरेका छन्।
नेपालका अनुसन्धाता पुष्प शर्मा र चन्दन सापकोटासहित अन्य दक्षिण एसियाली देशका नौ जना सम्मिलित टोलीले गरेको उक्त अध्ययनले भारतको पर्यटन तथ्यांक उद्धृत गर्दै सन् २००९ मा भारत भ्रमण गर्ने ८७ हजार ४८७ नेपालीमध्ये करिब एक हजार ६६२ जना उपचारका लागि गएको उल्लेख गरेको छ। तीमध्ये ९८.९ प्रतिशत नेपाली हवाई मार्गबाट र १.१ प्रतिशत स्थलमार्गबाट भारत गएको आँकडा प्रस्तुत गरिएको छ। अध्ययनले खुला सीमाका कारण स्थलमार्गबाट आवतजावत गर्नेहरूको आधिकारिक अभिलेख नहुने भएकाले दैनिक रूपमा भारत जाने कैयौँ नेपाली तथ्यांकबाट छुट्ने भन्दै सडक प्रयोग गरेर धेरै नेपाली उपचारका लागि गएको हुन सक्ने संकेत गरेको छ। खुला सिमाना र अनौपचारिक माध्यमबाट उपचारका लागि जाने नेपालीहरूको तथ्यांकसँगै खर्चको यकिन विवरण नभएको अध्ययनले जनाएको छ।
अन्य देशको तुलनामा भारतमा उपचार गर्न नेपालीले मेडिकल बोर्डको पूर्वस्वीकृति लिनुनपर्ने भएकाले पनि यकिन तथ्यांक निकाल्न कठिन भएको भनिएको छ।
स्वास्थ्य सेवा : विस्तार भयो, गुणस्तरीय भएन
मुलुकको स्वास्थ्य सेवा विगतको तुलनामा फैलिएको छ। पालिकास्तरीय अस्पतालका कारण नागरिकले घरगाउँमै उपचार सेवा पाएका छन्। तर, गुणस्तरीय र भरपर्दो उपचार सेवा नहुँदा परीक्षण, निदानदेखि उपचारसम्ममा ढुक्क हुने अवस्था अझै बनिसकेको छैन। सरकारी अस्पतालमा पर्याप्त उपकरण, स्वास्थ्यकर्मी र अत्यावश्यक औषधि नहुने, निजीमा उपचार खर्च धान्नै नसक्ने अवस्था छ। स्वास्थ्योपचारमा विपन्न नागरिकको पहुँच बढाउन ल्याइएको बिमा कार्यक्रम पनि समस्या र विकृतिले थलिँदै गएको छ। बिमामा आबद्ध स्वास्थ्य संस्थाहरूले दिने सेवाको गुणस्तरमा नागरिकको भरोसा छैन।
यी सबै समस्याका कारण रोग निदान हुनै धेरै समय भौँतारिनुपर्ने, परीक्षणमै लाखौँ रुपैयाँ सकिने समस्यादेखि आजित नागरिकहरू गुणस्तरीय उपचारको विकल्प खोज्दै ऋणपान गरेर भए पनि छिमेकी मुलुक पुग्ने गरेका छन्।
त्रिवि शिक्षण अस्पतालका उपनिर्देशक गोपाल सेढाईं सरकारी अस्पतालले क्षमताभन्दा धेरै बिरामी धान्नुपरेकाले सेवा प्रवाह गुणस्तरीय हुन नसकेको तर्क गर्छन्। उनका अनुसार सबै किसिमका उपचारका लागि आवश्यक प्रविधि छैन। जनशक्ति र बजेट पनि पुग्दो छैन। “करारमा राख्न खोज्दा डाक्टर आउँदैनन्, स्थायी नियुक्ति सरकारले खुलाइदिँदैन, यस्तो अवस्थामा अस्पतालले के गर्ने?” उनी भन्छन्।
सिभिल अस्पतालका क्यान्सर रोग विशेषज्ञ डा. पण्डित कतिपय उपचार सेवाका लागि नेपालीहरू भारत नै जानुपर्ने बाध्यता अझै रहेकामा सहमत छन्। उनका अनुसार बालबालिकाको बोन म्यारो ट्रान्सप्लान्ट, रोबोटिक सर्जरी आदि सेवा तथा बायोप्सीपछि वंशानुगत विवरण पत्ता लगाउने र सोही आधारमा थप उपचार गर्न सघाउने प्रविधि नेपालमा छैन। नेपालमै सम्भव हुने उपचारका लागि पनि भारत धाइरहेकाहरूलाई रोक्न भने व्यवस्थापकीय पक्ष सुधार्नुपर्ने उनको भनाइ छ। “उपचार सेवा लिन भारत जाँदा ठगिएका नेपालीहरू पनि धेरै छन्, उनीहरूलाई ठगिन नदिन नेपालको स्वास्थ्य सेवा व्यवस्थित बनाउनुको विकल्प नै छैन,” उनी भन्छन्।
स्वास्थ्य तथा जनसंख्या मन्त्रालयका प्रवक्ता डा. प्रकाश बुढाथोकी सरकारी स्वास्थ्य सेवा २०४० सालको दरबन्दीबाट चलिरहेको र अस्पतालहरूमा रहेका उपकरण पनि त्यही समयका भएकाले सेवा प्रवाह चुस्त र प्रभावकारी नहुनु स्वाभाविकै भएको स्विकार्छन्। दशकौँ पुरानो दरबन्दीका भरमा स्वास्थ्यकर्मीहरूले निकै मुस्किलले सेवा थामिरहेका छन्। “कतिलाई करारमा राखेर भए पनि सेवा उपलब्ध गराइरहेका छौँ। चारदेखि पाँच जनासम्मको काम एउटै स्वास्थ्यकर्मीले गर्छन्। उनीहरूले बेड नभए कुर्सीमा राखेर पनि केमोथेरापी दिएका छन्,” उनी भन्छन्।
डा. बुढाथोकीका अनुसार स्वास्थ्य क्षेत्रमा आवश्यक जनशक्ति थप्न मन्त्रालयसँग बजेट नै छैन। अर्थ मन्त्रालयको सहमतिमा संघीय मामिला मन्त्रालयले दरबन्दी खुलाउनुपर्नेमा अर्थले मुठी कस्ने गरेको छ। “सरकारी अस्पतालमा रहेका प्राय: उपकरण २०४० सालदेखिकै हुन्। तीमध्ये कति कामै नलाग्ने भइसके। उपकरण व्यवस्थापनका लागि पनि बजेट १० प्रतिशत थपिनुपर्ने हो, तर अर्थ मन्त्रालयले हरेक वर्ष चारदेखि पाँच प्रतिशतभन्दा बढाउँदैन,” उनी भन्छन्।
स्वास्थ्य क्षेत्रमा गर्नुपर्ने धेरै काम बाँकी रहेको तर बजेट नहुँदा सबै अधुरो, अलपत्र र भद्रगोल रहेको उनको भनाइ छ। भन्छन्, “प्रदेश र क्षेत्रीय रूपमा क्यान्सरको अस्पताल बनाउने कुरा छ। सबैखाले औषधि जाँच गर्ने आफ्नै ल्याब पनि चाहिएको छ। विडम्बना चाहिँ, विशेषज्ञ डाक्टरहरूलाई तालिमसम्म दिन सकिएको छैन।”